Δευτέρα 21 Ιανουαρίου 2013.- Μερικές φορές η ιατρική προχωρά χάρη σε περίεργες και μερικές φορές μη ελκυστικές ιδέες για το ευρύ κοινό. Η μελέτη που δημοσιεύθηκε σήμερα από ένα από τα πιο αναγνωρισμένα ιατρικά περιοδικά στον πλανήτη, «The New England Journal of Medicine», είναι ένα παράδειγμα του πώς μια υπόθεση, την οποία μπορούμε να ονομάσουμε, σπάνια και ακόμη και δυσάρεστη, έρχεται στο προσκήνιο και είναι μια μεγάλη βελτίωση για τους ασθενείς Με τον ίδιο τρόπο που όταν οι βδέλλες χρησιμοποιήθηκαν για πολλαπλές διαταραχές ή οι προνύμφες χρησιμοποιήθηκαν για να θεραπεύσουν πολύπλοκες πληγές, τώρα μια μελέτη δείχνει ότι τα κόπρανα έχουν την θεραπευτική δύναμη για συχνή μόλυνση σε νοσηλευόμενους ασθενείς.
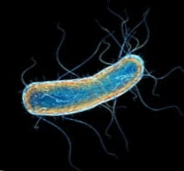
Το βακτήριο που ονομάζεται "Clostridium difficile" είναι παρόν στο περιβάλλον και, σε πολλούς ανθρώπους, είναι μέρος των βακτηρίων που χτίζουν την εντερική τους χλωρίδα χωρίς να προκαλούν οποιαδήποτε βλάβη. Ωστόσο, όταν αυτοί οι άνθρωποι υποφέρουν από ένα πρόβλημα που υποβαθμίζει το ανοσοποιητικό τους σύστημα ή καταστρέφει την εντερική τους χλωρίδα, όπως η λήψη αντιβιοτικών, τα βακτηρίδια εκμεταλλεύονται την κατάσταση ενολιώνοντας το έντερο και αρχίζουν να το καταστρέφουν.
Η ορατή συνέπεια αυτής της εντερικής καταστροφής είναι η διάρροια, η οποία μπορεί να συνοδεύεται από κολικό πόνο, πυρετό, έμετο, αφυδάτωση και μπορεί ακόμη και να προκαλέσει θάνατο. Οι άνθρωποι που πλήττονται περισσότερο από αυτό το πρόβλημα είναι εκείνοι της προχωρημένης ηλικίας, οι οποίοι έχουν εισαχθεί σε νοσοκομείο και έχουν πολλά προβλήματα υγείας, αν και ένας νέος μπορεί επίσης να αρρωστήσει από αυτή τη μόλυνση.
Επί του παρόντος, υπάρχουν δύο αντιβιοτικά (βανκομυκίνη και μετρονιδαζόλη) που χορηγούνται συνήθως για την εξάλειψη αυτού του βακτηρίου σε ασθενείς που έχουν προσβληθεί, κάτι που επιτυγχάνεται στο 70-80% των ασθενών. Τα υπόλοιπα, 20-30%, των μολυσμένων ανθρώπων υποτροπιάζουν μετά τη θεραπεία και τα μισά από αυτά το κάνουν και πάλι μετά από μια δεύτερη δόση.
Σε αυτές τις περιπτώσεις, «εάν αντικαταστήσουμε την εντερική χλωρίδα με εκείνη ενός φυσιολογικού υποκειμένου, το Clostridium difficile θα πρέπει να ανταγωνιστεί τα άλλα βακτήρια και θα καταλήξει να εξαφανιστεί», εξηγεί ο Ángel Asensio, επικεφαλής της Υπηρεσίας Προληπτικής Ιατρικής στο Πανεπιστημιακό Νοσοκομείο της Puerta του Ιερο-Majadahonda, στη Μαδρίτη.
Αυτό ακριβώς συνέβησαν ερευνητές από διάφορα ευρωπαϊκά πανεπιστήμια σε μια κλινική δοκιμή που διεξήχθη με 42 ασθενείς. Καταγράφηκαν τρεις ομάδες θεραπείας: μία, αποτελούμενη από 13 ασθενείς, υποβλήθηκε σε θεραπεία με βανκομυκίνη (500 mg από του στόματος τέσσερις φορές την ημέρα για 14 ημέρες). άλλοι 13 έλαβαν το ίδιο φάρμακο μαζί με εντερικό πλύσιμο. και τα υπόλοιπα 16 έλαβαν βανκομυκίνη (500mg τέσσερις φορές την ημέρα για τέσσερις ημέρες), ακολουθούμενη από πλύση εντέρων και χορήγηση κοπράνων αραιωμένων σε φυσιολογικό ορό μέσω ρινογαστρικού σωλήνα που έτρεξε από τη μύτη στο δωδεκαδάκτυλο.
Η διαφορά μεταξύ των τριών ομάδων ήταν σημαντική. Έτσι, ενώ στην πρώτη μια νέα υποτροπή αποφεύχθηκε στο 31% των περιπτώσεων, στη δεύτερη επιτεύχθηκε μόνο στο 23%, ενώ στην τρίτη, δηλαδή στην θεραπεία κοπράνων, το ποσοστό επιτυχίας Ήταν 81% (13 από 16). Όταν οι τρεις ασθενείς που δεν ανταποκρίθηκαν σε αυτή τη θεραπεία, επέστρεψαν για να λάβουν μια δεύτερη έγχυση περιττωματικού περιεχομένου, δύο από αυτούς κατάφεραν να αποφύγουν μια υποτροπή. Με δεδομένο αυτό το ποσοστό θεραπείας ήταν 94%.
"Αυτή η μελέτη δείχνει ότι η θεραπεία με κόπρανα είναι πολύ αποτελεσματική και δημιουργεί την υπόθεση ότι η αύξηση των υγιεινών βακτηρίων και η αντικατάστασή τους με αυτά που έχει ο ασθενής στα έντερα τους θα αποτρέψει επίσης υποτροπές", λέει ο Asensio.
Αν και αυτή η λοίμωξη δεν είναι υπερβολικά συχνή, εντοπίζονται όλο και περισσότερες περιπτώσεις. "Σήμερα βλέπουμε περίπου 10-15 επεισόδια ανά 1.000 εισαγωγές. Σε νοσοκομείο με περίπου 50.000 εισαγωγές ετησίως, όπως το Gregorio Marañón , πρόκειται για περίπου 3.000 ετήσια επεισόδια", εξηγεί ο Emilio Bouza, επικεφαλής της Μικροβιολογίας στο κέντρο .
Αυτός ο ειδικός τονίζει ότι η μόλυνση επιμηκύνει τη νοσηλεία του ασθενούς που τον υποφέρει και αυξάνει σημαντικά το κόστος της υγειονομικής περίθαλψης. "Στην Ισπανία, το επιπλέον κόστος ανά επεισόδιο και ασθενή είναι περίπου 4.000 ευρώ. Λαμβάνοντας υπόψη όλες τις περιπτώσεις ετησίως, το μέσο κόστος είναι πολύ σημαντικό", λέει ο Bouza.
Ως εκ τούτου, υπάρχουν πολλά μέτρα για τη βελτίωση σε σχέση με αυτή τη μόλυνση. Σύμφωνα με τον ειδικό αυτό που πραγματοποίησε αρκετές μελέτες σχετικά με την επίπτωσή του στην Ισπανία, περίπου οι μισές από τις περιπτώσεις δεν έχουν διαγνωσθεί. Μια άλλη βελτίωση που μπορεί να εφαρμοστεί για να σταματήσει αυτό το είδος λοίμωξης είναι να μειωθεί η κατανάλωση αντιβιοτικών, πολύ υψηλή στη χώρα μας, και να αυξηθεί η υγιεινή του νοσοκομείου.
Όσον αφορά το εάν η θεραπεία των κοπράνων θα καταλήξει να γενικευθεί ως θεραπεία σε ασθενείς με υποτροπές, ο Benito Almirante, της Υπηρεσίας Λοιμωδών Νοσημάτων του νοσοκομείου Vall d'Hebron στη Βαρκελώνη, υποψιάζεται ότι δεν θα είναι έτσι. "Ίσως η κοινωνία και οι επαγγελματίες είναι έτοιμοι για μεταμόσχευση οργάνων, αλλά όχι για περιττώματα. A priori θα απεργούσε λίγο, αλλά και σύνθετη δομή και θα έπρεπε να καθιερωθεί η εφοδιαστική για τη θεραπεία των περιττωμάτων και την εκτέλεση σειράς δοκιμών δωρητή για να διασφαλίσει ότι είναι υγιής. Όλα αυτά έχουν υψηλό κόστος και ηθικές συνθήκες. "
Αυτός ο ειδικός, ο οποίος είναι μέλος της Ισπανικής Εταιρείας Λοιμωδών Νοσημάτων και Κλινικής Μικροβιολογίας (SEIMC), θυμάται επίσης ότι ένα νέο αντιβιοτικό - φιδαξομυκίνη - μόλις εμφανίστηκε στην αγορά για να αποφευχθεί η υποτροπή. Ωστόσο, καθώς ο Ναύαρχος αποσαφηνίζει ότι "η θέση του στη θεραπεία δεν έχει ακόμη καθοριστεί επειδή το κόστος του είναι πολύ υψηλό. Εάν η τιμή της μετρονιδαζόλης είναι περίπου 40 ευρώ και η βανκομυκίνη στα 150 ευρώ, στα 1.500 ευρώ. Θα ήταν καλό να έχουμε μια κλινική δοκιμή που θα συγκρίνει την τελευταία με τη θεραπεία κοπράνων ".
Παρά την απροθυμία αυτή, ο Els van Nood, ειδικός από το Πανεπιστήμιο του Άμστερνταμ (Ολλανδία) και ο κύριος υπεύθυνος της μελέτης, επισημαίνει ότι «παρόλο που η θεραπεία φαίνεται δυσάρεστη, όταν οι γιατροί το κάνουν, είναι ενθουσιώδεις και πιο πρόθυμοι να το δοκιμάσετε σε άλλους ασθενείς. Επιπλέον, οι ασθενείς που είχαν διάρροια για μήνες έχουν μόνο μία επιθυμία: η διάρροια σταματάει, οπότε είναι λιγότερο απρόθυμοι να το δοκιμάσουν ».
Ωστόσο, οι ειδικοί επισημαίνουν ότι αυτή η εργασία είναι ένα πρώτο βήμα για να διερευνηθεί ποιο είναι το κατάλληλο μείγμα εντερικών βακτηρίων που θα μπορούσαν να ληφθούν από την καλλιέργεια και που θα χορηγηθούν πεπτικά στους ασθενείς. Αυτό είναι ακριβώς αυτό που ο Ciarán Kelly, ειδικός στο Πανεπιστήμιο του Χάρβαρντ, τονίζει σε ένα άρθρο που συνοδεύει τη μελέτη του NEJM.
Σύμφωνα με τον ειδικό αυτό, η μελέτη αυτή θα ενθαρρύνει και θα διευκολύνει το σχεδιασμό παρόμοιων δοκιμών της θεραπείας με εντερική μικροβιοτική - τα βακτηρίδια που πλημμυρίζουν το έντερο - για άλλες ενδείξεις όπως το ευερέθιστο έντερο, την πρόληψη του καρκίνου του παχέος εντέρου και των διαφόρων μεταβολικών διαταραχών. «Είναι η ανακοίνωση της αργής εφηβείας ενός ευρέος και συναρπαστικού κλάδου της ανθρώπινης θεραπείας», καταλήγει ο Kelly.
Πηγή:
Ετικέτες:
Ευεξία Διαφορετικός Γλωσσάριο
Το βακτήριο που ονομάζεται "Clostridium difficile" είναι παρόν στο περιβάλλον και, σε πολλούς ανθρώπους, είναι μέρος των βακτηρίων που χτίζουν την εντερική τους χλωρίδα χωρίς να προκαλούν οποιαδήποτε βλάβη. Ωστόσο, όταν αυτοί οι άνθρωποι υποφέρουν από ένα πρόβλημα που υποβαθμίζει το ανοσοποιητικό τους σύστημα ή καταστρέφει την εντερική τους χλωρίδα, όπως η λήψη αντιβιοτικών, τα βακτηρίδια εκμεταλλεύονται την κατάσταση ενολιώνοντας το έντερο και αρχίζουν να το καταστρέφουν.
Η ορατή συνέπεια αυτής της εντερικής καταστροφής είναι η διάρροια, η οποία μπορεί να συνοδεύεται από κολικό πόνο, πυρετό, έμετο, αφυδάτωση και μπορεί ακόμη και να προκαλέσει θάνατο. Οι άνθρωποι που πλήττονται περισσότερο από αυτό το πρόβλημα είναι εκείνοι της προχωρημένης ηλικίας, οι οποίοι έχουν εισαχθεί σε νοσοκομείο και έχουν πολλά προβλήματα υγείας, αν και ένας νέος μπορεί επίσης να αρρωστήσει από αυτή τη μόλυνση.
Αλλάξτε την εντερική χλωρίδα
Επί του παρόντος, υπάρχουν δύο αντιβιοτικά (βανκομυκίνη και μετρονιδαζόλη) που χορηγούνται συνήθως για την εξάλειψη αυτού του βακτηρίου σε ασθενείς που έχουν προσβληθεί, κάτι που επιτυγχάνεται στο 70-80% των ασθενών. Τα υπόλοιπα, 20-30%, των μολυσμένων ανθρώπων υποτροπιάζουν μετά τη θεραπεία και τα μισά από αυτά το κάνουν και πάλι μετά από μια δεύτερη δόση.
Σε αυτές τις περιπτώσεις, «εάν αντικαταστήσουμε την εντερική χλωρίδα με εκείνη ενός φυσιολογικού υποκειμένου, το Clostridium difficile θα πρέπει να ανταγωνιστεί τα άλλα βακτήρια και θα καταλήξει να εξαφανιστεί», εξηγεί ο Ángel Asensio, επικεφαλής της Υπηρεσίας Προληπτικής Ιατρικής στο Πανεπιστημιακό Νοσοκομείο της Puerta του Ιερο-Majadahonda, στη Μαδρίτη.
Αυτό ακριβώς συνέβησαν ερευνητές από διάφορα ευρωπαϊκά πανεπιστήμια σε μια κλινική δοκιμή που διεξήχθη με 42 ασθενείς. Καταγράφηκαν τρεις ομάδες θεραπείας: μία, αποτελούμενη από 13 ασθενείς, υποβλήθηκε σε θεραπεία με βανκομυκίνη (500 mg από του στόματος τέσσερις φορές την ημέρα για 14 ημέρες). άλλοι 13 έλαβαν το ίδιο φάρμακο μαζί με εντερικό πλύσιμο. και τα υπόλοιπα 16 έλαβαν βανκομυκίνη (500mg τέσσερις φορές την ημέρα για τέσσερις ημέρες), ακολουθούμενη από πλύση εντέρων και χορήγηση κοπράνων αραιωμένων σε φυσιολογικό ορό μέσω ρινογαστρικού σωλήνα που έτρεξε από τη μύτη στο δωδεκαδάκτυλο.
Η διαφορά μεταξύ των τριών ομάδων ήταν σημαντική. Έτσι, ενώ στην πρώτη μια νέα υποτροπή αποφεύχθηκε στο 31% των περιπτώσεων, στη δεύτερη επιτεύχθηκε μόνο στο 23%, ενώ στην τρίτη, δηλαδή στην θεραπεία κοπράνων, το ποσοστό επιτυχίας Ήταν 81% (13 από 16). Όταν οι τρεις ασθενείς που δεν ανταποκρίθηκαν σε αυτή τη θεραπεία, επέστρεψαν για να λάβουν μια δεύτερη έγχυση περιττωματικού περιεχομένου, δύο από αυτούς κατάφεραν να αποφύγουν μια υποτροπή. Με δεδομένο αυτό το ποσοστό θεραπείας ήταν 94%.
Υψηλό κόστος υγείας
"Αυτή η μελέτη δείχνει ότι η θεραπεία με κόπρανα είναι πολύ αποτελεσματική και δημιουργεί την υπόθεση ότι η αύξηση των υγιεινών βακτηρίων και η αντικατάστασή τους με αυτά που έχει ο ασθενής στα έντερα τους θα αποτρέψει επίσης υποτροπές", λέει ο Asensio.
Αν και αυτή η λοίμωξη δεν είναι υπερβολικά συχνή, εντοπίζονται όλο και περισσότερες περιπτώσεις. "Σήμερα βλέπουμε περίπου 10-15 επεισόδια ανά 1.000 εισαγωγές. Σε νοσοκομείο με περίπου 50.000 εισαγωγές ετησίως, όπως το Gregorio Marañón , πρόκειται για περίπου 3.000 ετήσια επεισόδια", εξηγεί ο Emilio Bouza, επικεφαλής της Μικροβιολογίας στο κέντρο .
Αυτός ο ειδικός τονίζει ότι η μόλυνση επιμηκύνει τη νοσηλεία του ασθενούς που τον υποφέρει και αυξάνει σημαντικά το κόστος της υγειονομικής περίθαλψης. "Στην Ισπανία, το επιπλέον κόστος ανά επεισόδιο και ασθενή είναι περίπου 4.000 ευρώ. Λαμβάνοντας υπόψη όλες τις περιπτώσεις ετησίως, το μέσο κόστος είναι πολύ σημαντικό", λέει ο Bouza.
Ως εκ τούτου, υπάρχουν πολλά μέτρα για τη βελτίωση σε σχέση με αυτή τη μόλυνση. Σύμφωνα με τον ειδικό αυτό που πραγματοποίησε αρκετές μελέτες σχετικά με την επίπτωσή του στην Ισπανία, περίπου οι μισές από τις περιπτώσεις δεν έχουν διαγνωσθεί. Μια άλλη βελτίωση που μπορεί να εφαρμοστεί για να σταματήσει αυτό το είδος λοίμωξης είναι να μειωθεί η κατανάλωση αντιβιοτικών, πολύ υψηλή στη χώρα μας, και να αυξηθεί η υγιεινή του νοσοκομείου.
Διαδεδομένη χρήση;
Όσον αφορά το εάν η θεραπεία των κοπράνων θα καταλήξει να γενικευθεί ως θεραπεία σε ασθενείς με υποτροπές, ο Benito Almirante, της Υπηρεσίας Λοιμωδών Νοσημάτων του νοσοκομείου Vall d'Hebron στη Βαρκελώνη, υποψιάζεται ότι δεν θα είναι έτσι. "Ίσως η κοινωνία και οι επαγγελματίες είναι έτοιμοι για μεταμόσχευση οργάνων, αλλά όχι για περιττώματα. A priori θα απεργούσε λίγο, αλλά και σύνθετη δομή και θα έπρεπε να καθιερωθεί η εφοδιαστική για τη θεραπεία των περιττωμάτων και την εκτέλεση σειράς δοκιμών δωρητή για να διασφαλίσει ότι είναι υγιής. Όλα αυτά έχουν υψηλό κόστος και ηθικές συνθήκες. "
Αυτός ο ειδικός, ο οποίος είναι μέλος της Ισπανικής Εταιρείας Λοιμωδών Νοσημάτων και Κλινικής Μικροβιολογίας (SEIMC), θυμάται επίσης ότι ένα νέο αντιβιοτικό - φιδαξομυκίνη - μόλις εμφανίστηκε στην αγορά για να αποφευχθεί η υποτροπή. Ωστόσο, καθώς ο Ναύαρχος αποσαφηνίζει ότι "η θέση του στη θεραπεία δεν έχει ακόμη καθοριστεί επειδή το κόστος του είναι πολύ υψηλό. Εάν η τιμή της μετρονιδαζόλης είναι περίπου 40 ευρώ και η βανκομυκίνη στα 150 ευρώ, στα 1.500 ευρώ. Θα ήταν καλό να έχουμε μια κλινική δοκιμή που θα συγκρίνει την τελευταία με τη θεραπεία κοπράνων ".
Παρά την απροθυμία αυτή, ο Els van Nood, ειδικός από το Πανεπιστήμιο του Άμστερνταμ (Ολλανδία) και ο κύριος υπεύθυνος της μελέτης, επισημαίνει ότι «παρόλο που η θεραπεία φαίνεται δυσάρεστη, όταν οι γιατροί το κάνουν, είναι ενθουσιώδεις και πιο πρόθυμοι να το δοκιμάσετε σε άλλους ασθενείς. Επιπλέον, οι ασθενείς που είχαν διάρροια για μήνες έχουν μόνο μία επιθυμία: η διάρροια σταματάει, οπότε είναι λιγότερο απρόθυμοι να το δοκιμάσουν ».
Ωστόσο, οι ειδικοί επισημαίνουν ότι αυτή η εργασία είναι ένα πρώτο βήμα για να διερευνηθεί ποιο είναι το κατάλληλο μείγμα εντερικών βακτηρίων που θα μπορούσαν να ληφθούν από την καλλιέργεια και που θα χορηγηθούν πεπτικά στους ασθενείς. Αυτό είναι ακριβώς αυτό που ο Ciarán Kelly, ειδικός στο Πανεπιστήμιο του Χάρβαρντ, τονίζει σε ένα άρθρο που συνοδεύει τη μελέτη του NEJM.
Σύμφωνα με τον ειδικό αυτό, η μελέτη αυτή θα ενθαρρύνει και θα διευκολύνει το σχεδιασμό παρόμοιων δοκιμών της θεραπείας με εντερική μικροβιοτική - τα βακτηρίδια που πλημμυρίζουν το έντερο - για άλλες ενδείξεις όπως το ευερέθιστο έντερο, την πρόληψη του καρκίνου του παχέος εντέρου και των διαφόρων μεταβολικών διαταραχών. «Είναι η ανακοίνωση της αργής εφηβείας ενός ευρέος και συναρπαστικού κλάδου της ανθρώπινης θεραπείας», καταλήγει ο Kelly.
Πηγή: