Η ιατρική έχει μια ισχυρή δύναμη, που είναι η μεταμόσχευση, δηλαδή η μεταμόσχευση οργάνων εν όλω ή εν μέρει. Σας δίνουν την ευκαιρία για μια μακρά, ονειρική ζωή. Η μεταμόσχευση είναι μια πολύπλοκη επιχείρηση που συνήθως απαιτεί τη συμμετοχή τουλάχιστον δύο ομάδων χειρουργών υψηλής ειδίκευσης.
Όταν η πρώτη καρδιά του Christian Barnard μεταμοσχεύτηκε πριν από μισό αιώνα, ολόκληρος ο κόσμος κράτησε την ανάσα του. Παρόλο που ειπώθηκε ότι ήταν απλώς ένα πείραμα, έδωσε ελπίδα σε άτομα με καρδιακές παθήσεις. Σήμερα, η μεταμόσχευση καρδιάς είναι μια αναγνωρισμένη μέθοδος διάσωσης. Τα νεφρά, οι πνεύμονες και το ήπαρ μεταμοσχεύονται επίσης με επιτυχία.
Μεταμόσχευση: απαραίτητες απαιτήσεις
Κάθε μεταμόσχευση χρησιμοποιείται για να σώσει τις ζωές ατόμων με ακραία (τελικό στάδιο) ανεπάρκεια οργάνων. Ο χρόνος αναμονής για μεταμόσχευση εξαρτάται, μεταξύ άλλων σχετικά με τον τύπο του αίματος, την ηλικία, το βάρος (ένας μεγάλος άντρας δεν μπορεί να μεταμοσχευτεί καρδιά μιας μικρής γυναίκας επειδή θα αποτύχει γρήγορα), μια θέση στη λίστα αναμονής. Στην περίπτωση του μυελού των οστών, απαιτείται επίσης πλήρης ανοσολογική συμβατότητα, δηλαδή ο δότης και ο δέκτης πρέπει να είναι γενετικά πανομοιότυποι. Στην περίπτωση των οργάνων, είναι σημαντικό ο δότης και ο δέκτης να είναι όσο το δυνατόν πιο παρόμοιοι όσον αφορά τον ιστό. Όσο περισσότερο διαφέρουν, τόσο μεγαλύτερος είναι ο κίνδυνος το σώμα να απορρίψει τη μεταμόσχευση. Δυστυχώς, είναι συνήθως πολύ δύσκολο να ταιριάζει τέλεια ο δότης και ο παραλήπτης. Γι 'αυτό μερικοί μπορεί να πάρουν ένα όργανο μετά από μερικούς μήνες, άλλοι ποτέ.
Σπουδαίος
Το 2004, συλλέχθηκαν 182 συκώτια από το σώμα. 181 μεταμοσχεύτηκαν στη χώρα, ένας - λόγω έλλειψης κατάλληλου παραλήπτη - μεταφέρθηκε στο Eurotransplan, το οποίο βρήκε έναν παραλήπτη. Οι ζωντανοί άνθρωποι ήταν δωρητές σε 18 περιπτώσεις.
Συλλέχθηκαν 106 καρδιές για μεταμόσχευση. 105 παραλήφθηκαν από παραλήπτες στη χώρα και ένας εστάλη στο Eurotransplan.
Σε 16 περιπτώσεις, τα νεφρά και το πάγκρεας αφαιρέθηκαν για μεταμόσχευση. Στο νοσοκομείο του Υπουργείου Εσωτερικών και Διοίκησης στη Βαρσοβία, για πρώτη φορά στην Πολωνία, το πάγκρεας μεταμοσχεύτηκε σε έναν ασθενή με διαβήτη τύπου 1 που είχε υποστεί μεταμόσχευση νεφρού λίγους μήνες νωρίτερα.
Οι πνεύμονες συλλέχθηκαν 5 φορές. Στο Zabrze, πραγματοποιήθηκε ταυτόχρονη μεταμόσχευση πνεύμονα και καρδιάς και διαδικασία εμφύτευσης πνευμόνων. Τρία αχρησιμοποίητα όργανα στην Πολωνία μεταφέρθηκαν στο Eurotransplant από τη Βιέννη.
Τα νεφρά μεταμοσχεύθηκαν 1067 φορές, εκ των οποίων οι 1045 ήταν από τους νεκρούς και 22 από τους ζωντανούς.
Μεταμόσχευση: Λίστα αναμονής μακράς διάρκειας
Υπάρχουν περίπου 2.000 σε αναμονή για μεταμόσχευση νεφρού στη χώρα. Άνθρωποι, για την καρδιά - 500 και για το συκώτι - 600. Ο μυελός των οστών ζητείται επί του παρόντος για περίπου 300 ασθενείς (τα δεδομένα είναι ελλιπή, καθώς οι ανάγκες δεν είναι πλήρως αναγνωρισμένες). Υπάρχουν 8-10 χιλιάδες περιμένουν τον κερατοειδή. ασθενείς. Το 2004, το Poltransplant - το Πολωνικό Κέντρο Οργανισμού και Συντονισμού για Μεταμόσχευση - έλαβε 696 εκθέσεις σχετικά με τη δυνατότητα δωρεάς οργάνων από νεκρούς. 20 τοις εκατό δεν χρησιμοποιείται, εκ των οποίων 10 τοις εκατό. λόγω οικογενειακής διαμαρτυρίας. Συνολικά, πραγματοποιήθηκαν 1.364 μεταμοσχεύσεις οργάνων πτώματος και 40 μεταμοσχεύσεις από ζώντες δότες.
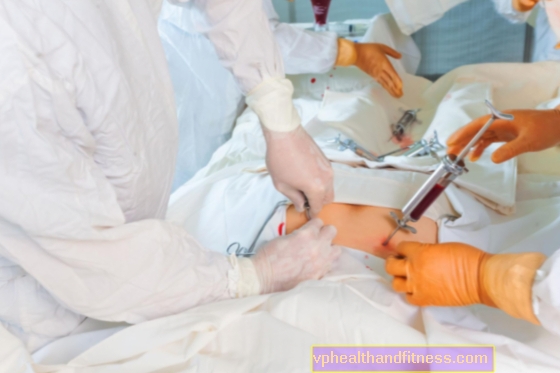
Η μεταμόσχευση είναι μια περίπλοκη επιχείρηση
Απαιτεί τη συμμετοχή τουλάχιστον δύο καλά καταρτισμένων ομάδων χειρουργών. Σύμφωνα με τον ισχύοντα νόμο στην Πολωνία, μία ομάδα δωρίζει ένα όργανο (ανεξάρτητα από το αν ο δότης είναι νεκρός ή ζωντανός) και η άλλη το μεταμοσχεύει.
Εάν οι γιατροί γνωρίζουν ότι θα αποκτήσουν, για παράδειγμα, έναν νεφρό για μεταμόσχευση, πρέπει να βρουν γρήγορα έναν παραλήπτη. Αυτή είναι μια τεράστια δουλειά λογιστικής. Κάποια στιγμή, συμβαίνει ότι σε κλινικές που απέχουν μεταξύ τους, οι χειρουργοί αρχίζουν να εργάζονται. Μερικοί παίρνουν το όργανο και το προετοιμάζουν για μεταφορά, ενώ άλλοι προετοιμάζουν τον ασθενή για χειρουργική επέμβαση εμφύτευσης. Μόλις το όργανο αφαιρεθεί από το σώμα του αποθανόντος, πραγματοποιούνται τελικές εργαστηριακές δοκιμές για να επιβεβαιωθεί η συμμόρφωση με τον παραλήπτη.
Στη συνέχεια, το όργανο, σωστά συσκευασμένο και ασφαλισμένο σε φορητό ψυγείο, θα μεταφερθεί στον προορισμό του. Για τις μεταφορές, χρησιμοποιούνται αεροπλάνα και ελικόπτερα υγιεινής και η διέλευση αυτοκινήτων από πολυσύχναστες πόλεις διευκολύνεται συχνά από αστυνομικές συνοδείες. Όλα πρέπει να χρονομετρηθούν επειδή τα περισσότερα όργανα δεν μπορούν να μείνουν έξω από το σώμα για πολύ καιρό.
Η δεύτερη λειτουργία ξεκινά σχεδόν ταυτόχρονα. Οι χειρουργοί αφαιρούν το αποτυχημένο όργανο. Στη θέση του έβαλαν σε κατάσταση λειτουργίας. Συνδέουν όλες τις αρτηρίες, τις φλέβες, τους μύες, τα νεύρα κ.λπ. Κάθε αγγείο ή νεύρο (και μερικά είναι πιο λεπτά από τα μαλλιά) πρέπει να συνδεθεί έτσι ώστε να διατηρήσει τη λειτουργία του, να είναι ανοιχτό και να ανταποκρίνεται σωστά σε ηλεκτρικά ερεθίσματα. Πρέπει λοιπόν να ράβονται σαν να ενώνουμε - οπή σε μια οπή - δύο κομμάτια κάλτσας.
Η επέμβαση απαιτεί συχνά τη συμμετοχή χειρουργών πολλών ειδικοτήτων - νευροχειρουργών, καρδιοχειρουργών κ.λπ. Χρειάζονται πολλές ώρες. Μετά την ολοκλήρωσή του, ελέγχεται στο χειρουργείο εάν το μεταμοσχευμένο όργανο έχει αρχίσει να λειτουργεί. Στη συνέχεια, ο ασθενής πηγαίνει στη μονάδα εντατικής θεραπείας, όπου οι γιατροί και ο εξοπλισμός παρακολουθούν την κατάστασή του. Εάν δεν υπάρχουν επιπλοκές, μπορεί να σταθεί μετά από μερικές ημέρες και να ξεκινήσει μετεγχειρητική αποκατάσταση. Τότε ξεκινά η νέα του ζωή.
Από ποιον μπορεί να ληφθεί όργανο για μεταμόσχευση
Δεν μπορεί να ληφθεί όργανο για μεταμόσχευση από όλους. Υπάρχουν αυστηρά καθορισμένα κριτήρια που πρέπει να πληροί ένας δυνητικός δότης. Τα όργανα δεν συλλέγονται από άτομα που έχουν μολυνθεί με βακτήρια, μύκητες ή ιούς (ειδικά HIV), είχαν κακοήθεις όγκους, γενικευμένη αθηροσκλήρωση ή ανοσολογικές ασθένειες και από άτομα που έχουν βλάψει μεμονωμένα όργανα. Αντενδείξεις για τη λήψη είναι επίσης η ηλικία άνω των 70 ετών, υπέρταση, διαβήτης, κατάχρηση αλκοόλ και φαρμακολογικοί παράγοντες που καταστρέφουν όργανα. Τα όργανα ενός θύματος ατυχήματος μπορούν να συλλεχθούν μετά την επιβεβαίωση του θανάτου. Η τελική καρδιακή ανακοπή θεωρείται συνήθως ως κριτήριο θανάτου.
Χρησιμοποιείται επίσης το κριτήριο του εγκεφαλικού θανάτου. Δημιουργείται βάσει των κατευθυντήριων γραμμών που έχουν αναπτυχθεί από πολλούς ειδικούς. Ισχύουν από το 1996. Έχουν εγκριθεί από την πολωνική νομοθεσία.
Ο εγκεφαλικός θάνατος θεωρείται ότι συμβαίνει όταν ο ασθενής σταματά να αναπνέει ανεξάρτητα, βρίσκεται σε κώμα και όταν, μέσω εξειδικευμένων δοκιμών, έχει βρεθεί βλάβη στη δομή του εγκεφάλου. Εάν υπάρχει υποψία εγκεφαλικού θανάτου, ο επικεφαλής του θαλάμου πρέπει να ελέγξει δύο φορές, με διάστημα τριών ωρών, για την παρουσία αντανακλαστικών του εγκεφαλικού συστήματος:
- συστολή των μαθητών υπό την επίδραση ισχυρού φωτός,
- κλείνοντας τα βλέφαρα αφού αγγίξετε τον εκτεθειμένο βολβό με ξένο σώμα,
- κινήσεις των ματιών, νυσταγμός μετά την έκχυση μικρής ποσότητας πάγου νερού στο αυτί,
- μυϊκές αντιδράσεις σε σοβαρά ερεθίσματα πόνου,
- πνίξιμο ή βήχα μετά την εισαγωγή ξένου σώματος στον οισοφάγο και τον λάρυγγα,
- επιστρέφοντας τα μάτια στην προηγούμενη θέση αφού το κεφάλι ξαφνικά γυρίσει προς τα πλάγια,
- αν και προσωρινές προσπάθειες αναπνοής ανεξάρτητα μετά την αποσύνδεση του αναπνευστήρα.
Όταν δεν συμβεί κανένα από αυτά τα αντανακλαστικά, μια ομάδα τριών ιατρών και ένας ειδικός στην αναισθησιολογία και την εντατική φροντίδα θα δηλώσει τον εγκεφαλικό θάνατο.
Σύμφωνα με τον ισχύοντα νόμο στην Πολωνία, η υποχρέωση συνέχισης της χρήσης οποιασδήποτε θεραπείας παύει σε αυτό το σημείο - ακόμη και παρά το συνεχιζόμενο ανεξάρτητο έργο της καρδιάς. Σε μια τέτοια κατάσταση, τα όργανα μπορούν να συλλεχθούν.
Σύμφωνα με τον ισχύοντα νόμο στην Πολωνία, η Εθνική Λίστα Παραληπτών (KLB) συλλέγει πληροφορίες σχετικά με άτομα που περιμένουν μεταμόσχευση ήπατος, καρδιάς, πνεύμονα, νεφρού ή νεφρού και παγκρέατος. Ο κατάλογος περιλαμβάνει άτομα που αναφέρονται από κέντρα αιμοκάθαρσης για ασθενείς με νεφρά και κέντρα μεταμόσχευσης.
Ο κατάλογος λειτουργεί σύμφωνα με τους κανόνες που καθορίζουν τη μέθοδο αναφοράς των ασθενών και τον βέλτιστο χρόνο κατά τον οποίο θα πρέπει να εκτελεστεί η επέμβαση (το λεγόμενο επείγον της διαδικασίας). Σύμφωνα με το διεθνές δίκαιο μεταμόσχευσης, όργανα που αφαιρούνται από πτώμα μπορούν να μεταμοσχευτούν μόνο σε άτομα που βρίσκονται σε επίσημη λίστα αναμονής.
Οι ασθενείς που λαμβάνουν όργανο από έναν ζωντανό δότη πρέπει επίσης να συμπεριληφθούν σε αυτήν τη λίστα λόγω πιθανής ανάγκης να πραγματοποιήσουν μεταμόσχευση πτώματος. Η λίστα ενημερώνεται συνεχώς για να μην περιμένετε πολύ καιρό για τη λειτουργία. Η μοίρα των δωρεών οργάνων παρακολουθείται από κέντρα μεταμόσχευσης. Αυτό γίνεται για την πρόληψη της εμπορίας οργάνων. Άτομα που διακινούν κύτταρα ή όργανα υπόκεινται σε φυλάκιση.
Όργανα που μπορούν να μεταμοσχευθούν
| Οργανο | Ηλικία | Άλλες απαιτήσεις δωρητή |
| Τα νεφρά | από 7 ημέρες έως 70 χρόνια | καμία χρόνια νεφρική νόσο |
| Παγκρέας | 5-50 χρόνια | χωρίς παγκρεατίτιδα, εθισμός στο αλκοόλ |
| Συκώτι | 5-50 χρόνια | νοσηλεία στο ICU (μονάδα εντατικής θεραπείας) για όχι περισσότερο από 7 ημέρες |
| Καρδιά | κάτω των 50 ετών | χωρίς εκτεταμένη βλάβη στο στήθος, χωρίς καρδιακή νόσο, σύντομη παραμονή στο ΜΕΘ |
| Πνεύμονες | κάτω των 55 ετών | χωρίς συμπτώματα αναρρόφησης, χωρίς εθισμό στο κάπνισμα, άγνωστο τραυματισμό των πνευμόνων και χωρίς ίχνη χειρουργικής επέμβασης πνευμόνων |
| Ο μυελός | 18-50 χρόνια | καλή υγεία, υποβολή δήλωσης στο Μητρώο Δωρητών Μυελού των Οστών, συγκατάθεση να υποβληθούν σε εξειδικευμένες δοκιμές που προσδιορίζουν τα αντιγόνα HLA |
| Σπόρος | 18-35 ετών | ένας άντρας πρέπει να είναι γενικά υγιής, παντρεμένος και να έχει τουλάχιστον δύο υγιή παιδιά, να ελέγχει την υγεία του κάθε 3 μήνες και να αποφεύγει τη συνουσία 5 ημέρες πριν από τη δωρεά σπέρματος |
Αναμονή για μεταμόσχευση
- Ο ΥΠΟΣΤΡΩΜΑΤΟΣ είναι ένα άρρωστο άτομο που δεν μπορεί να θεραπευτεί με τη χορήγηση φαρμάκων ή με χειρουργική επέμβαση. Πρέπει να συναινέσει στη μεταμόσχευση.
- Αφού δώσει τη συγκατάθεση του ασθενούς, ο ασθενής παραπέμπεται σε μια σειρά εξειδικευμένων εξετάσεων - από τη συνήθη μορφολογία, μέσω της εξέτασης ιών (HIV, ηπατίτιδα), ακτινογραφίες θώρακος, γυναικολογικές και ουρολογικές εξετάσεις, έως την αξιολόγηση της διατροφικής κατάστασης του σώματος και συνέντευξη με ψυχολόγο. Μία από τις πιο σημαντικές μελέτες είναι ο προσδιορισμός των αντιγόνων HLA από ένα δείγμα αίματος, τα οποία δίνουν γνώσεις για τα λεγόμενα συμβατότητα ιστού, δηλ. τη δυνατότητα αντιστοίχισης οργάνων.
- Αφού συλλέξει πληροφορίες σχετικά με τα χαρακτηριστικά του εν λόγω οργάνου, ο ασθενής εισέρχεται στον Εθνικό Κατάλογο Παραληπτών (KLB).
- Ο ασθενής περιμένει στο σπίτι για να ακούσει ότι υπάρχει ένα όργανο γι 'αυτόν.
- Όταν ενημερωθούν ότι έχει επιλεγεί το σωστό όργανο για αυτόν, πρέπει να αναφέρει γρήγορα στο νοσοκομείο.
- Εδώ ο ασθενής υποβάλλεται σε τελική εξέταση. Η παραμικρή απόκλιση από τον κανόνα, ή ακόμη και μια μικρή λοίμωξη, καθιστά αδύνατη τη μεταμόσχευση.
Τι μπορεί να μεταμοσχευτεί
- τον κερατοειδή
- καρδιά
- πνεύμονες
- το συκώτι
- παγκρέας
- τα νεφρά
- έντερα
- μεδούλι
- οστά
- το δέρμα
Προετοιμασία οργάνου για μεταμόσχευση
- Ο ΔΩΡΕΑΝ είναι το πρόσωπο από το οποίο συλλέγεται η αρχή.
- Μετά την επιβεβαίωση του θανάτου του εγκεφάλου από ανεξάρτητη επιτροπή, εξετάζεται η δυνατότητα δωρεάς οργάνων για μεταμόσχευση.
- Ο γιατρός ελέγχει εάν ο νεκρός που ήταν ακόμα ζωντανός δεν αντιτάχθηκε στη συλλογή οργάνων από αυτόν για μεταμόσχευση. Εάν ναι - το σώμα είναι θαμμένο. Εάν όχι, μπορούν να ληφθούν όργανα.
- Τώρα, πραγματοποιούνται δοκιμές που σηματοδοτούν τα χαρακτηριστικά του οργάνου και τα χαρακτηρίζουν για τον κατάλληλο παραλήπτη.
- Από την κλινική όπου συλλέχθηκε το όργανο, αποστέλλονται στο Poltransplant πληροφορίες σχετικά με τη λήψη του οργάνου για μεταμόσχευση. Ένας υπάλληλος του Κέντρου Συντονισμού ελέγχει τον Εθνικό Κατάλογο Παραληπτών για ποια από τα άτομα αναμονής θα είναι κατάλληλο όσον αφορά τη συμβατότητα των ιστών. Αυτό ονομάζεται σύνδεση του δότη με τον παραλήπτη.
- Το όργανο μεταφέρεται το συντομότερο δυνατό στην κλινική, όπου οι γιατροί προετοιμάζουν τον παραλήπτη για τη μεταμόσχευση.















---objawy-i-leczenie.jpg)
.jpg)




