Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) αναγνώρισε την ηπατίτιδα C (ηπατίτιδα C) ως μία από τις μεγαλύτερες επιδημιολογικές απειλές. Τα καλά νέα είναι ότι τα υπερσύγχρονα φάρμακα που είναι ήδη διαθέσιμα στην Πολωνία καταπολεμούν επιτυχώς τον ιό HCV που προκαλεί αυτήν την ασθένεια. Τα κακά νέα είναι ότι οι περισσότερες μολύνσεις εντοπίζονται τυχαία.
Ο έλεγχος για την ηπατίτιδα C δεν είναι ευρέως διαθέσιμος και η ευαισθητοποίηση του κοινού για τη μόλυνση είναι πολύ χαμηλή: το 93% του κοινού δεν γνωρίζει τι είναι το HCV. Συζητάμε τα προβλήματα και τις ελπίδες που σχετίζονται με τη θεραπεία της ηπατίτιδας C με καθηγητή. Waldemar Halota, πρόεδρος της Πολωνικής ομάδας εμπειρογνωμόνων HCV.
- Αυτή η ασθένεια δεν δίνει συμπτώματα για μεγάλο χρονικό διάστημα, και γι 'αυτό ονομάζεται σιωπηλός δολοφόνος.
Καθηγητής Waldemar Halota: Και δεν υπάρχει υπερβολή σε αυτό. Η αναγνώριση του HCV πριν από ένα τέταρτο του αιώνα και η εισαγωγή διαγνωστικών δοκιμών στην κλινική πρακτική μας έκαναν ενήμερους για την κλίμακα των απειλών. Προηγουμένως, αυτή η ασθένεια θεωρήθηκε ηπατίτιδα μετά τη μετάγγιση, επειδή προηγούταν συχνά από μετάγγιση αίματος. Αργότερα αποδείχθηκε ότι ο ιός μεταδίδεται μέσω της κυκλοφορίας του αίματος, αλλά δεν χρειάζεται να είναι θεραπεία αίματος. Έχει επίσης βρεθεί ότι για τους περισσότερους ανθρώπους, ακόμη και η χρόνια λοίμωξη είναι ασυμπτωματική. Στην Πολωνία, οι δευτερεύουσες ιατρικές θεραπείες και θεραπείες ομορφιάς είναι η κυρίαρχη οδός μετάδοσης του ιού. Το περιθώριο των μολυσμένων περιλαμβάνει σεξουαλικά μολυσμένους ασθενείς και εκείνους των οποίων η μόλυνση μεταφέρθηκε από μητέρα σε παιδί. Εκτιμάται ότι η υπηρεσία υγείας είναι υπεύθυνη για πάνω από το 80% των λοιμώξεων από HCV στη χώρα μας.
- Πόσοι Πολωνοί είχαν επαφή με τον ιό και πόσοι έχουν μολυνθεί;
W.H .: Πιστεύουμε ότι περίπου 700 χιλιάδες Οι Πολωνοί μπορεί να είχαν επαφή με τον ιό. Έχουμε περίπου 200 χιλιάδες άτομα που έχουν μολυνθεί ενεργά με HCV, δηλαδή λειτουργούν σε πραγματική απειλή για την υγεία και τη ζωή. Όλα πρέπει να γίνουν για να καταργηθεί η ανωνυμία αυτής της ομάδας ασθενών και να αναγνωριστούν λοιμώξεις από HCV σε όσο το δυνατόν περισσότερους ανθρώπους. Πρόκειται για ενεργό μόλυνση, διότι εάν αυτοί οι άρρωστοι παραμείνουν μόνοι τους, θα αναπτύξουν κίρρωση και ηπατοκυτταρικό καρκίνωμα. Και αυτό δεν σημαίνει μόνο προσωπικά και οικογενειακά δράματα, αλλά και σοβαρή κοινωνική απειλή και τεράστια έξοδα προϋπολογισμού.
Διαβάστε επίσης: Ηπατίτιδα C (HCV): νέα φάρμακα, νέες θεραπείες Δοκιμή HCV: γιατί αξίζει να κάνετε; Ιική ηπατίτιδα (ηπατίτιδα)
W.H .: Επιδημιολογικές μελέτες που διεξήχθησαν από την Πολωνική Ομάδα Εμπειρογνωμόνων HCV δείχνουν ότι οι άνδρες έχουν διπλάσιες πιθανότητες να μολυνθούν με HCV από ότι οι γυναίκες και η κατάσταση είναι παρόμοια στην περίπτωση των κατοίκων της πόλης σε σύγκριση με τους κατοίκους της υπαίθρου. Μια σημαντική ομάδα κινδύνου είναι εκείνοι που υποβλήθηκαν σε θεραπεία με αίμα πριν από το 1993, επειδή τότε δεν υπήρχαν δοκιμές ανίχνευσης του ιού στο αίμα. Ο HCV ανιχνεύεται συχνότερα σε άτομα που είναι εθισμένα σε ναρκωτικά φάρμακα που χορηγούνται ενδοφλεβίως ή ενδορινικά. Εάν μιλάμε για μετάδοση λοίμωξης με μικρές ιατρικές επεμβάσεις (όπως ενέσεις, ενδοσκόπια, οδοντικές επεμβάσεις κ.λπ.), οι ασθενείς με αιμοκάθαρση ήταν ακόμα μεταξύ του υψηλού κινδύνου μολύνσεων από HCV πριν από μερικά χρόνια. Επί του παρόντος, το ποσοστό των λοιμώξεων σε αυτήν την ομάδα έχει μειωθεί από αρκετές δεκάδες σε περίπου.3%.
Αξίζει να γνωρίζετεΔεν θα μολυνθείτε με αυτόν τον τρόπο
Η λοίμωξη HCV συμβαίνει όταν το αίμα ενός άρρωστου εισέρχεται στην κυκλοφορία του αίματος ενός υγιούς ατόμου. Ο ιός μπορεί να βρεθεί σε χειρουργικά όργανα και εξοπλισμό που δεν έχουν απολυμανθεί, βελόνες, εργαλεία μανικιούρ κ.λπ. Δεν θα μολυνθείτε από:
- φτέρνισμα και βήχα
- κρατώντας τα χέρια, αγκαλιάζει, φιλάει
- χρησιμοποιώντας την ίδια τουαλέτα, μπανιέρα ή ντους
- τρώει φαγητό που παρασκευάζεται από κάποιον που μεταφέρει τον ιό HCV
- κολύμπι στο ίδιο υδάτινο σώμα, π.χ. σε πισίνα, παίζοντας, σπορ, αν όχι
- τραυματισμοί και επαφή με το αίμα ενός μολυσμένου ατόμου.
W.H .: Σε σύγκριση με τις προηγουμένως χρησιμοποιούμενες θεραπείες ιντερφερόνης, τα νέα φάρμακα είναι λιγότερο επαχθή για τον ασθενή και πολύ πιο αποτελεσματικά. Για παράδειγμα, σε ασθενείς με λοίμωξη HCV γονότυπου 1, η θεραπεία με ιντερφερόνη ήταν επιτυχής μόνο στο 50% των ασθενών. Η εισαγωγή νέων φαρμάκων και σχετικών θεραπειών χωρίς ιντερφερόνη στις κλινικές έχει φέρει επανάσταση στις δυνατότητές μας. Τα θεραπευτικά σχήματα με αποτελεσματικότητα συχνά φτάνουν το 100% και εμφανίστηκαν αμελητέες παρενέργειες. Είναι επίσης σημαντικό να χορηγούνται από του στόματος φάρμακα και να χορηγούνται από 12 έως 24 εβδομάδες. Χρησιμοποιούμε κυρίως αυτά τα φάρμακα για θεραπείες έκτακτης ανάγκης, δηλαδή σε ασθενείς με προχωρημένη ηπατική νόσο που δεν μπορούσαν να υποβληθούν σε θεραπεία με ιντερφερόνη ή η προηγούμενη θεραπεία απέτυχε.
Αξίζει να γνωρίζετε
Πώς λειτουργούν τα νέα φάρμακα;
5 σύγχρονα φάρμακα με άμεση αντιική δράση χρησιμοποιούνται στη θεραπεία της ηπατίτιδας C. χωρίς ιντερφερόνη. Αποκλείουν τις πρωτεΐνες (NS5A, NS5B) που υπάρχουν στη γενετική σύνθεση του ιού που είναι απαραίτητες για τον πολλαπλασιασμό του. Ο αποκλεισμός των πρωτεϊνών αποτρέπει επίσης τη μόλυνση νέων, υγιών ηπατικών κυττάρων. Άλλα συστατικά σε αυτά τα φάρμακα επιβραδύνουν την απομάκρυνση της δραστικής ουσίας από το σώμα, έτσι ώστε να διαρκεί περισσότερο στο HCV.
W.H .: Σύμφωνα με τις πληροφορίες που έχω στη διάθεσή μου, περισσότεροι από 1000 ασθενείς έχουν συμπεριληφθεί στις νέες θεραπείες. Η εμπειρία μας επιβεβαιώνει πλήρως τα αποτελέσματα των κλινικών δοκιμών. Μέχρι στιγμής, η αποτελεσματικότητα των φαρμάκων είναι 99,5% και το υπόλοιπο 0,5% είναι ένας ασθενής που αποκλείστηκε από τη θεραπεία.
W.H .: Εξαρτάται από το πώς μετράμε ... Δεν είναι πιο ακριβό αν λάβουμε υπόψη την αποτελεσματικότητα της θεραπείας.
W.H .: Αυτή είναι μια πολύ σχετική ερώτηση, γιατί εάν συμπεριλάβαμε αυτή τη θεραπεία, η οποία είναι σχεδόν 100% αποτελεσματική, τότε φυσικά θα μπορούσαμε να εξαλείψουμε (εντελώς την απομάκρυνση του παθογόνου από το σώμα) HCV. Αλλά χωρίς χρήματα και ένα συστηματικό πρόγραμμα ελέγχου, τα περισσότερα μολυσμένα άτομα δεν θα διαγνωστούν. Οι υπολογισμοί μας δείχνουν ότι εάν αυξήσαμε τον αριθμό των ασθενών που έλαβαν θεραπεία σε 15 χιλιάδες. ετησίως, θα είχαμε απαλλαγεί από τις περισσότερες λοιμώξεις από HCV έως το 2030. Σε αυτό το πλαίσιο, η υγειονομική κατάσταση των εγκαταστάσεων υγειονομικής περίθαλψης που δεν μπορούσαν να μολύνουν γίνεται δευτερεύον ζήτημα, επειδή η δεξαμενή HCV θα ήταν ίχνη.
W.H .: Με μαζικό έλεγχο, το κόστος μιας μεμονωμένης δοκιμής δεν θα ξεπερνούσε τα 10 PLN. Η πολωνική ομάδα εμπειρογνωμόνων HCV αναλαμβάνει τέτοιες πρωτοβουλίες εδώ και χρόνια.
Αξίζει να γνωρίζετεΠολλά πρόσωπα του ιού
Η ηπατίτιδα προκαλείται από HCV (Ιός της ηπατίτιδας C). Ανακαλύφθηκε το 1989 και στη συνέχεια ονομάστηκε "non A non B". Έρχεται σε έξι ποικιλίες, που ονομάζονται γονότυποι. Ο γονότυπος 1, με τους υποτύπους 1α και 1β, είναι ο πιο συνηθισμένος στον κόσμο, με το 1α να κυριαρχεί στις ΗΠΑ και το 1β στην Ευρώπη. Ο γονότυπος 2 βρίσκεται στη Δυτική Αφρική αλλά ανιχνεύεται παγκοσμίως. Ο γονότυπος 3 βρίσκεται μόνο στη Νοτιοανατολική Ασία. Ο γονότυπος 4 κυριαρχεί στη Μέση Ανατολή, την Αίγυπτο και την Κεντρική Αφρική. Ο γονότυπος 5 εμφανίζεται σχεδόν αποκλειστικά στη Νότια Αφρική και ο γονότυπος 6 είναι ευρέως διαδεδομένος σε ολόκληρη την Ασία. Στην Πολωνία κυριαρχούν οι λοιμώξεις με γονότυπο 1b - 79,4% των λοιμώξεων, το υπόλοιπο 3 και 4 HCV.
Δεν αρρωσταίνουν όλοι όσοι έχουν μολυνθεί
Στο 15-20% αυτών που έχουν μολυνθεί, ο ιός αποβάλλεται από το σώμα χωρίς θεραπεία. Δυστυχώς, το 80% δεν θεραπεύεται και η λοίμωξη μετατρέπεται σε χρόνια μορφή - χρόνια ηπατίτιδα C. Η ηπατική ίνωση αναπτύσσεται καθώς η ασθένεια εξελίσσεται. Μέσα σε 20-30 χρόνια μόλυνσης, το 20% των ασθενών αναπτύσσουν κίρρωση. Ο ιός της ηπατίτιδας C ευθύνεται για το 25% των περιπτώσεων καρκίνου του ήπατος. Κατά το πρώτο έτος ανάπτυξης καρκίνου του ήπατος, η πιθανότητα θανάτου είναι 33%. Επομένως, ο ιός της ηπατίτιδας C έχει ταξινομηθεί ως καρκινογόνοι της κατηγορίας Ι.
μηνιαία "Zdrowie"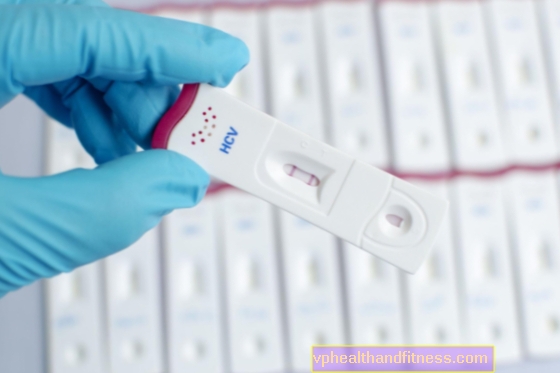





-przyczyny-objawy-leczenie-i-pierwsza-pomoc.jpg)









---badanie-rozpoznajce-choroby-mini-na-czym-polega-emg.jpg)