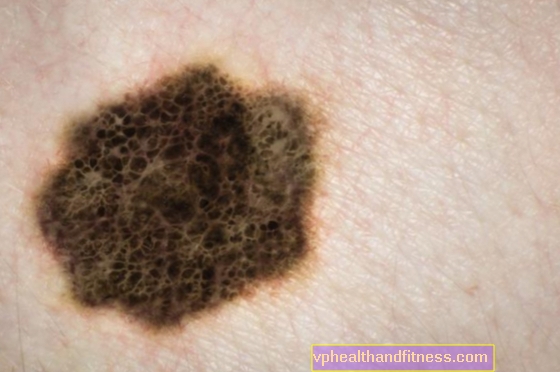
Το κακόηθες μελάνωμα διαγιγνώσκεται στην Πολωνία σε περίπου 2.000 άτομα ετησίως, εκ των οποίων έως και το 15% των περιπτώσεων είναι οικογενειακή μορφή γενετικής προέλευσης. Περίπου το 25-40 τοις εκατό του κληρονομικού κακοήθους μελανώματος οφείλεται σε μετάλλαξη στο γονίδιο CDKN2A. Ελέγξτε πότε αξίζει μια γενετική εξέταση για μελάνωμα.
Το κακοήθη μελάνωμα είναι ένα από τα πιο κακοήθη νεοπλάσματα. Προέρχεται από κύτταρα χρωστικής νευροεκτοδερμικής προέλευσης (μελανοκύτταρα) τα οποία, στα αρχικά στάδια της εμβρυϊκής ανάπτυξης, μετακινούνται από τον νευρικό σωλήνα σε όργανα και ιστούς (δέρμα, μάτι, μηνιγγίνες, ουρογεννητικό σύστημα κ.λπ.). Αυτά τα κύτταρα καθορίζουν την επιδερμίδα (φαινότυπο) και την ευαισθησία του στις υπεριώδεις ακτίνες (UV), συνθέτοντας και εκκρίνοντας μια συγκεκριμένη χρωστική - μελατονίνη.
Λόγω του γεγονότος ότι τα περισσότερα μελανοκύτταρα βρίσκονται στην επιδερμίδα, το δέρμα είναι το πιο κοινό σημείο εκκίνησης για το μελάνωμα. Ωστόσο, δεν είναι το μόνο μέρος όπου αναπτύσσεται αυτός ο όγκος, καθώς αυτά τα κύτταρα βρίσκονται επίσης σε άλλους ιστούς και όργανα. Σχεδόν ένα στα 10 μελανώματα αναπτύσσεται κυρίως αλλού, πιο συχνά στις βλεννογόνες μεμβράνες των γεννητικών οργάνων και του στόματος και στον βολβό του βολβού.
Το κακοήθη μελάνωμα αντιπροσωπεύει περίπου το 1% όλων των διαγνωσμένων νεοπλασμάτων, ωστόσο αποτελεί σημαντικό πρόβλημα, καθώς τα τελευταία χρόνια παρατηρήθηκε σημαντική αύξηση της συχνότητας εμφάνισης αυτού του νεοπλάσματος και λόγω της σχετικά νέας ηλικίας των ασθενών (30-50 ετών). Η αύξηση της επίπτωσης αφορά κυρίως τη λευκή φυλή. Στην Πολωνία, περίπου 2.000 διαγιγνώσκονται ετησίως. περιπτώσεις κακοήθους μελανώματος, εκ των οποίων έως και 15% είναι οικογενειακή μορφή γενετικής προέλευσης.
Διαβάστε επίσης: Μελάνωμα ματιών: ο πιο κοινός κακοήθης καρκίνος των ματιών Πώς να μειώσετε τον κίνδυνο μελανώματος; [ΣΥΝΕΝΤΕΥΞΗ με καθηγητή Piotr Rutk ... Czerniak: αιτίες, συμπτώματα, θεραπείαΚληρονομικότητα της προδιάθεσης για κακοήθη μελάνωμα
Το κληρονομικό κακοήθη μελάνωμα σε περίπου 25-40% των περιπτώσεων προκαλείται από μεταλλάξεις στο γονίδιο CDKN2A που βρίσκεται στο χρωμόσωμα 9p21. Η παραλλαγή p.A148T παρατηρείται στο 3,5% του πολωνικού πληθυσμού, αυξάνοντας τον κίνδυνο εμφάνισης μελανώματος. Μεταλλάξεις που διαταράσσουν το γονίδιο CDKN2A σε άλλες περιοχές οδηγούν στην ανάπτυξη οικογενειακού συνδρόμου μελανώματος-καρκίνου του παγκρέατος. Η κληρονομιά της προδιάθεσης να αρρωστήσει είναι κυρίαρχη, δηλαδή αρκεί να λάβουμε το κατεστραμμένο γονίδιο από έναν από τους γονείς για να έχει αυξημένο κίνδυνο να αρρωστήσει.
Πώς να αναγνωρίσετε το μελάνωμα;
ΣπουδαίοςΗ αναγνώριση της μετάλλαξης του γονιδίου CDKN2A μπορεί να είναι σημαντική για την εξέταση της οικογενειακής προδιάθεσης για κακοήθη μελάνωμα, στη διάγνωση και την πρόγνωση, και ακόμη και να επηρεάσει την επιλογή της θεραπείας. Ωστόσο, πρέπει να τονιστεί ότι οι νεοπλασματικές ασθένειες (συμπεριλαμβανομένου του μελανώματος) δεν είναι αυστηρά κληρονομικές ασθένειες. Κληρονομείται μόνο η προδιάθεση για τη νόσο που σχετίζεται με μόνιμες αλλαγές στο γονιδίωμα.
Κακοήθη ανάπτυξη μελανώματος
Το οικογενειακό κακοήθη μελάνωμα διαγιγνώσκεται νωρίς, συνήθως πριν από την ηλικία των 50 ετών. (παρατηρείται σταδιακή μείωση της ηλικίας των ασθενών). Μερικές φορές υπάρχει οικογενειακό ιστορικό όγκων σε άλλα όργανα (πάγκρεας, πρώιμος καρκίνος του μαστού) και πιθανώς και άλλοι τύποι καρκίνου (καρκίνος του πνεύμονα). Το κακοήθη μελάνωμα συνήθως προέρχεται από τυφλοπόντικες (χρωματισμένες δερματικές αλλοιώσεις), η ανάπτυξή του συνοδεύεται από διεύρυνση, φλεγμονώδες πρήξιμο, έλκος, κνησμό και αιμορραγία.
Πιστεύεται ότι τα άτομα με τυφλοπόντικες στο δέρμα πρέπει να παρατηρήσουν τις αλλαγές που συμβαίνουν μέσα τους. Εάν παρατηρήσετε κάποιο από τα παραπάνω συμπτώματα, συνιστάται να επικοινωνήσετε με έναν γιατρό.
Διάγνωση και πρόγνωση μελανώματος
Το νεόπλασμα βρίσκεται συχνά σε εκτεθειμένα μέρη του δέρματος ή σε περιοχές που είναι επιρρεπείς σε μηχανικό ερεθισμό και συχνά είναι πολυεστιακή. Χαρακτηρίζεται από πρώιμη μετάσταση, χαμηλή ευαισθησία στα φάρμακα και συνεπώς υψηλή θνησιμότητα. Οι γιατροί τονίζουν, ωστόσο, ότι η έγκαιρη διάγνωση του μελανώματος δίνει την ευκαιρία για πλήρη ανάρρωση. Σε χώρες με υψηλή νοσηρότητα, αλλά και με πολύ ανεπτυγμένη κοινωνική ευαισθητοποίηση και ευαισθησία της ιατρικής κοινότητας, περίπου 90% των περιπτώσεων διαγιγνώσκονται στο αρχικό στάδιο (περιορίζεται στο δέρμα / βλεννογόνο). Στην Πολωνία, οι περισσότεροι ασθενείς βλέπουν έναν γιατρό με ήδη προχωρημένο μελάνωμα και την παρουσία μεταστάσεων.
Κακοήθη μελάνωμα: ενδείξεις για γενετικούς ελέγχους
- οικογενειακό ιστορικό μελανώματος (τουλάχιστον 2 από τους πλησιέστερους συγγενείς), ειδικά πριν από την ηλικία των 50 ετών.
- υποψία για σύνδρομο μελανώματος-καρκίνου του παγκρέατος (τουλάχιστον 2 περιπτώσεις μελανώματος και / ή καρκίνου του παγκρέατος μεταξύ των πλησιέστερων συγγενών), ειδικά παρουσία άλλων νεοπλασμάτων στην οικογένεια, π.χ. πρώιμος καρκίνος του μαστού.
- τύπος δέρματος ευαίσθητος στην υπεριώδη ακτινοβολία (ελαφριά χροιά, κόκκινα ή ξανθά μαλλιά, μπλε ίριδες, πολλές φακίδες), μεγάλος αριθμός συγγενών χρωματισμένων τυφλοπόντικων, με παρατεταμένη έκθεση στον ήλιο και υπεριώδη ακτινοβολία ή με ηλιακό έγκαυμα (ειδικά στην παιδική ηλικία).
- ανίχνευση μεταλλάξεων στο γονίδιο CDKN2A σε συγγενείς.
Για την πρόληψη της ανάπτυξης της νόσου
Λόγω της περιορισμένης αποτελεσματικότητας της θεραπείας του προχωρημένου μελανώματος και της μοναδικής κακοήθειας αυτού του καρκίνου, ο σημαντικότερος ρόλος διαδραματίζει η βελτίωση των συνηθειών υγείας και οι εξετάσεις διαλογής, επιτρέποντας την έγκαιρη διάγνωση της νόσου. Τα άτομα με υψηλό κίνδυνο θα πρέπει να χρησιμοποιούν αντηλιακή προστασία (κρέμες με SPF τουλάχιστον 15, ανάλογα με τον φαινότυπο του δέρματος) και να επιθεωρούν προσεκτικά τις βλάβες του δέρματος, ειδικά σε περιοχές που εκτίθενται στο ηλιακό φως.
Συνιστάται προληπτική, πρώιμη απομάκρυνση ύποπτων τυφλοπόντικων και η ιστοπαθολογική τους εξέταση. Παράγοντες που αυξάνουν τον κίνδυνο κακοήθων δερματικών αλλοιώσεων είναι: μηχανικός ερεθισμός των τυφλοπόντικων, υπερβολικό ηλιακό φως, έκθεση σε υπεριώδη ακτινοβολία και ανοσοκαταστολή.
Συνιστάται επίσης ογκολογική παρακολούθηση: δερματολογική εξέταση κάθε 6 μήνες για ασθενείς και πλησιέστερους συγγενείς και σε οικογένειες με άλλα νεοπλάσματα, ο έλεγχος πρέπει να επεκταθεί ώστε να συμπεριλάβει το απειλούμενο όργανο. Ο γενετικός έλεγχος του γονιδίου CDKN2A, επιβεβαιώνοντας την κληρονομική προδιάθεση για τη νόσο, επιτρέπει την προφύλαξη να επεκταθεί σε ασυμπτωματικούς συγγενείς των ασθενών - μεταλλαγμένων φορέων.
Πριν από την εκτέλεση του τεστ, αξίζει να συμβουλευτείτε έναν γενετιστή που θα επιλέξει το κατάλληλο τεστ.